Vous êtes intéressé par un ou plusieurs dispositifs Philips de prise en charge de l’asthme ? Imprimez la brochure PDF pour faire part à votre médecin ou votre pharmacien de votre préférence pour ce dispositif et en discuter avec lui.
Vous souhaitez être informé des actualités sur les solutions Philips de prise en charge de l’asthme ? Consulter des vidéos d’expert de l’asthme ? Découvrir le témoignage de personnes touchées par l’asthme ? Abonnez-vous à la newsletter mensuelle Philips « Asthme »
Un plan d'action personnalisé contre l'asthme (également connu sous le nom de programme de soins) est un plan écrit que vous développez avec l'aide de votre professionnel de santé ; il fournit des instructions sur la manière de maîtriser votre asthme ou celui de votre enfant.1 Les symptômes et facteurs déclencheurs liés à l'asthme pouvant être différents d'une personne à l'autre, le plan d'action doit être personnalisé ou adapté au type d'asthme du patient. Contactez votre professionnel de santé et prenez rendez-vous afin d'élaborer votre plan d'action ou celui de votre enfant. Avant de démarrer un programme de gestion de l'asthme, il est important de définir plus en détail votre type d'asthme ou celui de votre enfant. Quels sont les signes avant-coureurs, symptômes et facteurs déclencheurs ? Cette information doit être consignée dans un journal ou une application dédiée à la gestion de l'asthme. Tenez un journal papier ou électronique pour noter les éléments suivants.
Les principaux facteurs déclencheurs de l'asthme
Les facteurs déclencheurs peuvent être propres à chaque individu asthmatique.2 Les facteurs déclencheurs courants comprennent : Il est important de surveiller non seulement l'exposition aux facteurs déclencheurs, mais également l'apparition des symptômes.1 Cette information serait utile pour vous aider, vous et votre professionnel de santé, non pas à identifier les facteurs déclencheurs de l'asthme, mais à élaborer un plan de surveillance de ces derniers. Ces facteurs déclencheurs personnels et le plan de surveillance pour leur gestion doivent être répertoriés dans votre plan d'action contre l'asthme. La gestion de la qualité de l'air intérieur peut vous aider à minimiser la présence d'allergènes et de facteurs déclencheurs.

Symptômes et signes avant-coureurs
Il sera également utile d'identifier les symptômes et les signes avant-coureurs. Les symptômes peuvent comprendre : un sommeil interrompu, une toux, une respiration sifflante, une oppression thoracique ou un essoufflement pendant l'exercice physique. Les symptômes sont également propres à chaque individu. Toutes les personnes asthmatiques ne vont pas avoir une respiration sifflante. Dans certains cas, seule une toux peut survenir3. Votre plan d'action contre l'asthme doit comprendre une liste des symptômes personnels et des instructions étape par étape sur la manière de gérer ces symptômes.
Valeurs de débit de pointe
La valeur de débit de pointe est une mesure indiquant la vitesse à laquelle vous expirez l'air contenu dans vos poumons. Tout comme les facteurs déclencheurs et les symptômes, la valeur de débit de pointe peut être propre à chaque personne asthmatique. Par conséquent, lorsque vous utilisez un débitmètre de pointe, il est important de déterminer votre meilleure valeur de débit de pointe ou bien celle de votre enfant. La meilleure valeur correspond à la valeur la plus élevée pouvant être relevée lorsque l'asthme est sous contrôle. Pour déterminer votre meilleure valeur, mesurez les valeurs de débit de pointe pendant deux semaines, deux fois par jour, notez-les sur une carte de débit de pointe et montrez-les à votre professionnel de santé. Les valeurs pouvant diverger selon les débitmètres de pointe, il est important que vous utilisiez le même appareil. Votre professionnel de santé peut utiliser ces données pour déterminer votre meilleure valeur de débit de pointe ou celle de votre enfant. Cette valeur sera utilisée par votre professionnel de santé pour élaborer un plan d'action personnalisé contre l'asthme.
Comprendre les différentes zones
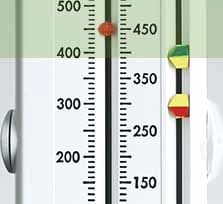
Votre professionnel de santé peut utiliser les informations que vous avez notées dans votre journal concernant les facteurs déclencheurs de l'asthme, les valeurs de débit de pointe, les symptômes liés à l'asthme et les signes avant-coureurs afin d'élaborer un plan d'action personnalisé à l'aide du système de zones. Il vous apprendra à utiliser les zones afin que vous puissiez évaluer la gravité et la fréquence des symptômes ainsi que l'évolution des valeurs de débit de pointe, pour adapter ensuite votre prise de médicaments. Les zones et instructions renseignées par votre professionnel de santé seront indiquées dans le plan d'action contre l'asthme sous la forme d'un feu de signalisation : Un feu vert vert signifie que l'asthme est sous contrôle. Vous ou votre enfant ne présentez pas de symptômes et les valeurs de débit de pointe sont comprises entre 80 et 100 % de votre meilleure valeur. Vous pouvez poursuivre vos activités quotidiennes. Dans la zone verte, les instructions fournissent des détails sur la prise quotidienne de médicaments en traitement de fond.
Les trois zones de gestion de l'asthme indiquées sur le débitmètre de pointe font partie du plan d'action. Elles forment un système simple basé sur un code couleur, afin d'aider les patients et les parents d'enfants asthmatiques à reconnaître la gravité des symptômes liés à l'asthme et l'évolution des valeurs de débit de pointe, de sorte qu'ils puissent s'administrer la bonne dose de médicament et au bon moment. Les instructions expliquant les différentes zones du plan ont été conçues sous la forme d'un feu de signalisation, ce qui les rend simples à comprendre.
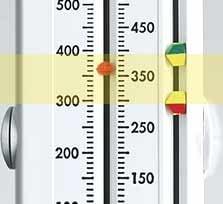
Un feu jaune signifie que les symptômes sont présents et que les valeurs de débit de pointe sont comprises entre 50 et 80 % de votre meilleure valeur. Vous devez être PRUDENT(E). La zone jaune comprend des instructions relatives à la fréquence d'utilisation des médicaments de secours et vous indique à quel moment contacter votre professionnel de santé.
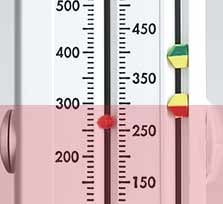
Un feu rouge signifie que vous présentez (ou que votre enfant présente) de graves symptômes et que les valeurs de débit de pointe sont inférieures à 50 % de votre meilleure valeur. Vous devez ARRÊTER le traitement et consulter un médecin. La zone rouge comprend des instructions relatives à la prise immédiate de médicaments de secours et vous conseille de prendre contact avec votre professionnel de santé ou bien d'appeler le 112.
Zones du débitmètre de pointe PersonalBest
Beaucoup de débitmètres de pointe possèdent des indicateurs de zone pouvant être définis directement par un professionnel de santé. Une fois définis, l'indicateur pointe vers la zone verte, jaune ou rouge, ce qui vous permet d'évaluer rapidement dans quelle zone s'inscrit votre valeur de débit de pointe ou celle de votre enfant. Vous pouvez ensuite consulter votre plan d'action personnalisé et suivre les instructions fournies par votre professionnel de santé pour la prise de médicaments contre l'asthme.

Zone verte

Zone jaune

Zone rouge
En quoi un plan d'action est-il réellement utile ?
Vous ne savez toujours pas exactement en quoi un plan d'action fait toute la différence ? Vous pouvez l'utiliser pour :
Si mon asthme évolue, le plan d'action ne deviendra-t-il pas obsolète ? Votre plan d'action contre l'asthme doit être contrôlé et mis à jour au moins une fois par an, au moment de l'examen de votre asthme avec votre médecin.1 Vous devez prendre votre plan d'action avec vous à chaque rendez-vous, y compris lors des visites d'urgence ou de consultations, afin de pouvoir le mettre à jour en cas de modification de votre traitement. Il est également utile pour le personnel de l'hôpital de pouvoir consulter les informations contenues dans votre plan d'action, en particulier si vous avez des difficultés à parler en raison de vos symptômes.2
Tenez-vous prêt !
Une liste des numéros d'urgence. Il est important de dresser la liste des coordonnées des professionnels de santé et des numéros d'urgence sur le plan d'action. Si le plan d'action concerne votre enfant, assurez-vous d'indiquer votre numéro de téléphone portable personnel. La préparation est la clé du succès. Une fois que vous avez un plan d'action personnalisé, organisez-vous pour l'utiliser dans les règles. Ayez le plan d'action à portée de main afin d'agir rapidement. Placez-en une copie dans un endroit visible, comme sur votre réfrigérateur. Tout comme votre médicament de secours, assurez-vous d'avoir une copie du plan avec vous lorsque vous voyagez. Gardez-en une copie dans votre sac à main, votre sac à dos ou votre portefeuille afin de pouvoir le sortir immédiatement. Montrez-le à toutes les personnes concernées par votre traitement. Cela comprend l'ensemble des membres de votre famille, pour qu'ils sachent comment réagir en cas d'urgence. Si le plan d'action concerne votre enfant, fournissez-en une copie à l'école et examinez-la avec les enseignants ainsi que le professeur d'éducation physique et sportive. Ajustez le plan d'action. Les symptômes, facteurs déclencheurs et médicaments contre l'asthme peuvent évoluer au fil du temps. Effectuez des contrôles réguliers avec votre professionnel de santé et ajustez le plan d'action au besoin.
AVERTISSEMENT :
Les informations contenues sur ce site Web sont uniquement présentées à titre d'information et ne doivent pas remplacer l'avis d'un médecin.
Notes de bas de page : [2] asthma.org.uk/advice/manage-your-asthma/action-plan. Consulté en octobre 2017. [3] Webmd.boots.com. Asthma/guide/asthma-symptoms. Consulté en novembre 2017.
[1] mayoclinic.org/diseases-conditions/asthma/in-depth/asthma/art-20044888. Consulté en octobre 2017.
Mentions légales : OptiChamber Diamond est une chambre d’inhalation fabriquée par Philips et destinée à optimiser la prise de médicament chez les patients nécessitant un traitement par aérosols-doseurs. Vérifier l'intégrité de l'emballage du dispositif médical avant usage. Personal Best est un appareil de mesure du débitmètre de pointe fabriqué par Philips. Ces dispositifs médicaux de classe I sont des produits de santé réglementés, qui portent, au titre de cette réglementation, le marquage CE, dont l’évaluation de conformité a été réalisée par TÜV. Lire attentivement le guide d'utilisation fourni avec chaque dispositif, pour une utilisation en toute sécurité. InnoSpire Elegance est un compresseur pour nébuliseur, destiné à optimiser la prise de médicament chez les patients (enfants et adultes) nécessitant un traitement par aérosols-doseurs. Il doit être utilisé avec un nébuliseur pneumatique (jet) qui produit des particules de médicaments sous forme d'aérosol, en suivant les instructions d'un médecin. Sami the Seal, fabriqué par Philips, est un système de nébulisation à compresseur à air alimenté sur secteur qui procure une source d’air comprimée à des fins médicales. Il doit être utilisé avec un nébuliseur pneumatique qui produit des particules de médicaments sous forme d’aérosol pour l’inhalothérapie des patients (enfants et adultes). SideStream fabriqué par Philips est un nébuliseur à patient unique qui permet la délivrance du médicament. Le masque SideStream fabriqué par Philips est destiné à être utilisé avec les nébuliseurs de la gamme SideStream de Philips. Threshold IMT, fabriqué par Philips, est un appareil destiné à l'entraînement des muscles inspiratoires, pour une utilisation par un seul patient. Threshold PEP est un appareil fabriqué par Philips et destiné à la rééducation respiratoire par pression expiratoire positive, pour une utilisation par un seul patient. Ces dispositifs médicaux de classe IIa sont des produits de santé réglementés, qui portent, au titre de cette réglementation, le marquage CE, dont l’évaluation de conformité a été réalisée par TÜV. Lire attentivement le mode d'emploi fourni avec le dispositif, pour une utilisation en toute sécurité. Date de création : 01/01/2019

