Ventilation en milieu hospitalier - Philips
Transition en douceur afin d’améliorer les soins respiratoires
Des systèmes de ventilation hospitaliers polyvalents
À l’hôpital, les transitions font partie du quotidien. C’est ce qui a inspiré les solutions Philips de ventilation en milieu hospitalier vous permettant de vous adapter rapidement à l’évolution de l’état de santé des patients tout au long du parcours de soins, tout en assurant une qualité constante des soins. Nos solutions de ventilation en milieu hospitalier ont été conçues pour vous aider à : Rendez-vous sur notre page de ressources Le succès de la ventilation afin de découvrir des programmes de formation clés, tels que ceux dédiés à l’utilisation de la VNI dans la prise en charge de l’insuffisance respiratoire.
Formation sur l’intégrité de la peau Le Bonheur Children’s Hospital et Philips s’associent pour renforcer la formation du personnel via notre programme de formation sur site relatif à l’“alternance des masques” – Saving Face – dédié à la VNI.
Besoin d’informations supplémentaires ? Demandez à être appelé par un ingénieur commercial, obtenez un devis ou planifiez une démonstration.
Besoin d’informations supplémentaires ? Demandez à être appelé par un ingénieur commercial, obtenez un devis ou planifiez une démonstration.
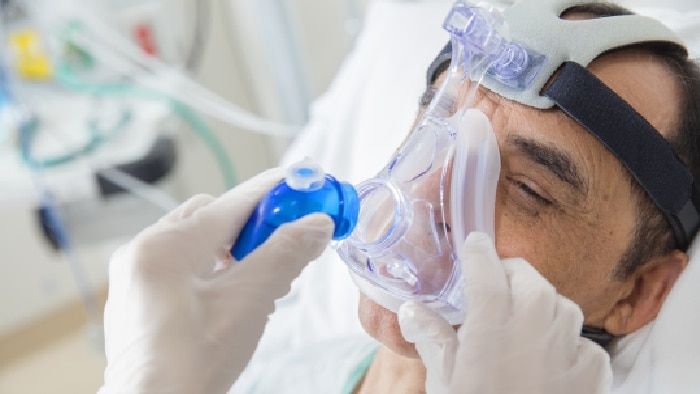
Des masques et des ventilateurs adaptés au domaine hospitalier
S’appuyant sur de solides connaissances cliniques, nos masques et ventilateurs hospitaliers sont uniquement conçus à partir de pièces de qualité. Grâce aux ventilateurs, masques confortables et accessoires Philips, délivrez la VNI en toute confiance.
Solutions associées
-
![Score EWS]()
Score EWS
En savoir plus -
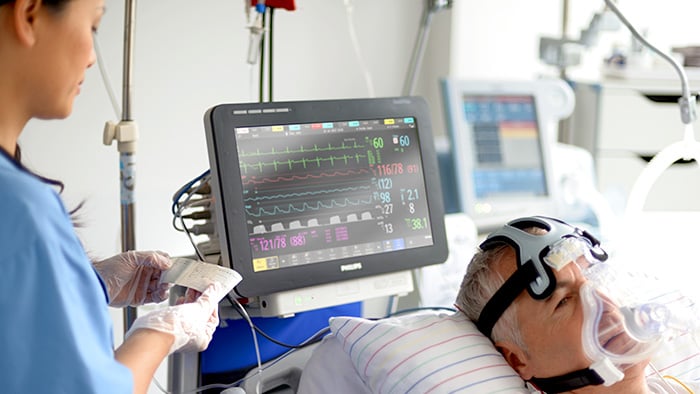
![Systèmes de monitorage patient continu]()
Systèmes de monitorage patient continu
En savoir plus -
![Ventilation de domicile]()
Ventilation de domicile
En savoir plus

Besoin de solutions de service personnalisées ?

Vous recherchez une formation clinique ?
Vous soutenir dans chaque étape

Cours et formation

Service Clientèle

Systèmes reconditionnés

Philips Medical Capital
Références bibliographiques 1. www.ncbi.nlm.nih.gov/pubmed/28702957 Mentions légales Les masques AF421, AF541, AF531, AF811, Performatrak et Performax sont des dispositifs médicaux de classe IIa fabriqués par Philips et dont l'évaluation de la conformité a été réalisée par l'organisme notifié TUV SUD CE0123. Ils sont destinés à administrer une ventilation non-invasive, en milieu hospitalier/médicalisé. Les solutions de monitorage IntelliVue sont des dispositifs médicaux de classe IIb fabriqués par Philips et dont l’évaluation de la conformité a été réalisée par l'organisme notifié TUV SUD CE0123. Elles sont destinées à la surveillance continue des paramètres physiologiques. Le ventilateur V60 est un dispositif médical de classe IIb fabriqué par Philips et dont l’évaluation de la conformité a été réalisée par l'organisme notifié BSI CE0086. Il est utilisé pour l’assistance respiratoire des patients nécessitant une ventilation mécanique. Les actes effectués avec ces masques sont pris en charge par les organismes d’assurance maladie dans certaines situations. Lisez attentivement la notice d'utilisation pour une utilisation en toute sécurité. Octobre 2020