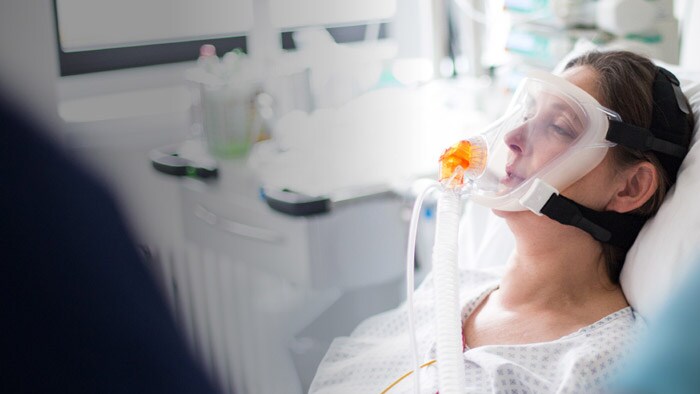
Un niveau sonore élevé a des répercussions négatives sur les résultats de traitement
En tant que soignant, vous savez que la fatigue liée aux alarmes n’épargne pas le personnel. Les environnements bruyants et stressants affectent également les patients en les empêchant de dormir, de se reposer et de guérir.
Les environnements de soins bruyants et stressants peuvent entraîner les phénomènes suivants :
Le temps passé à réagir à de fausses alarmes est du temps perdu pour la prise en charge directe des patients.”
Surveillant(e)
USI
Pollution sonore : un vrai problème pour les patients en état critique
Malgré les mesures de réduction du bruit, le niveau sonore en USI dépasse de loin les recommandations de l’Organisation Mondiale de la Santé (OMS), en particulier la nuit. Découvrez ses effets sur les patients en état critique et les stratégies éprouvées à mettre en œuvre pour les protéger.

Lien entre délires et bruit dans les hôpitaux
Confusion, pertes de mémoire, hallucinations
Le bruit, la lumière et le manque de sommeil sont autant de facteurs environnementaux augmentant les risques de délires chez les patients, tout particulièrement en USI – une expérience terrifiante aux conséquences graves pour la santé.
La bonne nouvelle ? Jusqu’à 30 % des cas peuvent être évités grâce à des mesures non pharmacologiques, en améliorant par exemple la tranquillité des environnements de soins.
Gestion des alarmes :
devenez expert
Philips est
là pour vous aider
Causes de la fatigue liée aux alarmes Découvrez de nouvelles informations et approches permettant de mettre en place des changements de façon efficace.
Bénéficiez de conseils pratiques Exemples de réussite, études de cas exclusives et solutions éprouvées.


Gestion des alarmes
Découvrez pourquoi les alarmes sont plus qu’une simple nuisance.
Notes de bas de page : [1] Cropp, A., et al. “Name that tone: the proliferation of alarms in the intensive care unit”, Chest, 1994, V: 105.4, p. 1217.
[2] Aboukhalil, A., et al. “Reducing false alarm rates for critical arrhythmias using the arterial blood pressure waveform”, Journal of Biomedical Informatics, 2008, V: 41, pp. 442-451.
[3] Solet, J., et al. “Managing alarm fatigue in cardiac care”, Progress in Pediatric Cardiology, 2012, V: 33, pp. 85-90.