MFI (MicroFlow Imaging) désigne une nouvelle technologie d’imagerie de flux de haute sensibilité permettant de détecter les vaisseaux de très petit calibre ainsi que les débits sanguins les plus faibles. Certaines applications cliniques de cette technologie ont d’ores et déjà été décrites pour la caractérisation des tumeurs, l’inflammation articulaire, la néovascularisation de la plaque carotidienne, etc. Lors d’une première expérience concernant 25 cas de maladie de Crohn ou de rectocolite hémorragique, il s’est avéré que la haute résolution de la sonde eL18-4 combinée à la technologie MFI pouvait fournir des informations intéressantes pour le diagnostic et la quantification de l’activité inflammatoire de ces maladies.
L’imagerie des maladies inflammatoires chroniques de l’intestin a été proposée pour répondre à 3 types de questions :
Dans cette présentation, nous exposerons en détail l’intérêt potentiel de la sonde linéaire PureWave eL18-4 pour répondre aux deux premières questions précédemment posées: le diagnostic final de la maladie inflammatoire chronique de l’intestin grâce à l’imagerie haute résolution des changements structurels dans les parois intestinales pathologiques et la recherche de signes d’une inflammation active grâce à la visualisation des microvaisseaux avec le mode d’imagerie MFI. L’imagerie 2D haute résolution est la première étape. Depuis longtemps, l’échoendoscopie nous démontre que l’échostructure des parois intestinales est formée de 5 couches échographiques corrélées aux couches histologiques. De même, une exploration échographique percutanée du tube digestif doit permettre d’identifier les couches intermédiaires entre les couches externes hyperéchogènes qui ne constituent qu’une interface entre la paroi intestinale et la graisse péri-digestive d’un côté et le lumen intestinal de l’autre côté :
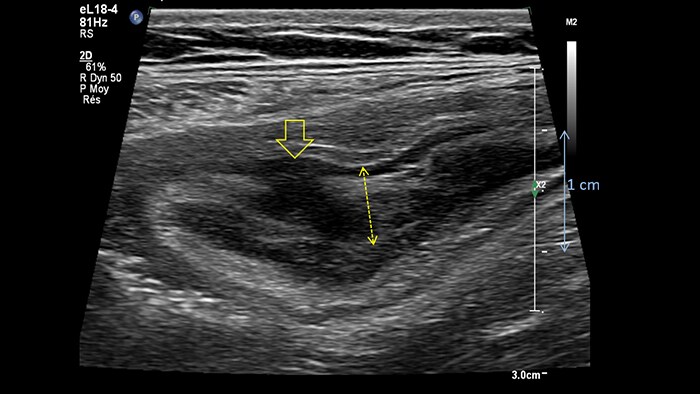
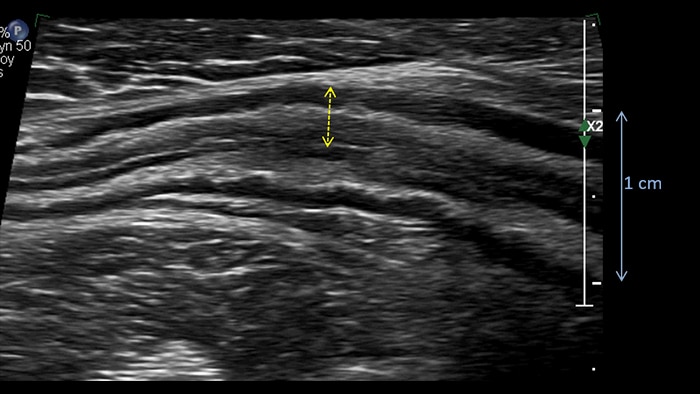
Cet aspect est constant dans tout l’intestin grêle et le côlon. Si l’épaisseur pariétale est variable, elle demeure cependant toujours inférieure à 5 mm. La ligne muqueuse peut être linéaire ou ondulée en présence de villosités ou de plis. Par ailleurs, le péristaltisme peut gêner l’identification des couches. La nouvelle sonde eL18-4 offre de manière complémentaire la haute résolution et la cadence d’acquisition requises pour pouvoir visualiser nettement les couches de la paroi intestinale. A titre d’exemple, voici un comparatif de la maladie de Crohn et de la rectocolite hémorragique (même échelle) :
Chronic IBD: 2D imaging
Crohn’s disease wall
Ulcerative colitis wall
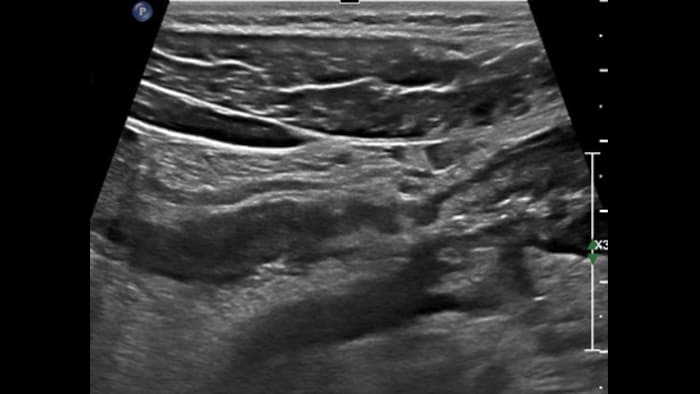
Dans les formes tardives de la maladie de Crohn, la différenciation des couches a tendance à s’estomper avec le développement d’une fibrose transmurale et devient ensuite invisible. La scléro-lipomatose du tissu adipeux mésentérique adjacent est hypertrophique et a un aspect en verre dépoli. Les fistules actives se présentent sous forme de trajets hypoéchogènes linéaires entre la paroi digestive et la scléro-lipomatose.
Chronic IBD: 2D imaging
Crohn’s disease
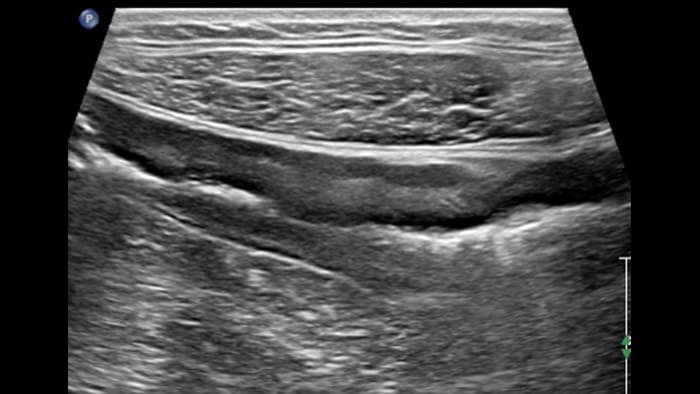
Late form Transmural inflammation
Fibrosis and stenosis loss of the bowel wall layering
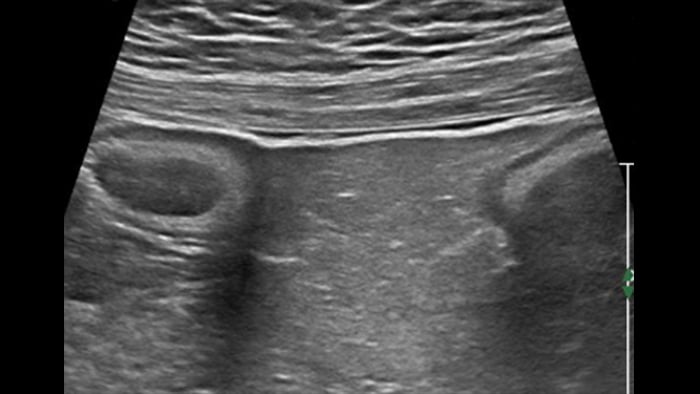
Sclero-lipomatosis Hypertrophic fat with frosted glass appearance
Fistula Adjacent fat hypoechoic course
Dans le cas de la rectocolite hémorragique, en présence d’une forme grave et aiguë, la paroi est parfois plus épaisse. Ici, l’épaisseur des couches sous-muqueuse et muqueuse est augmentée en raison d’un œdème, tandis que la couche musculaire reste normale. En cas de forme chronique tardive, des pseudopolypes sont visibles à l’intérieur du lumen, ce qui n’a jamais été décrit à ma connaissance.
Chronic IBD: 2D imaging
Ulcerative colitis
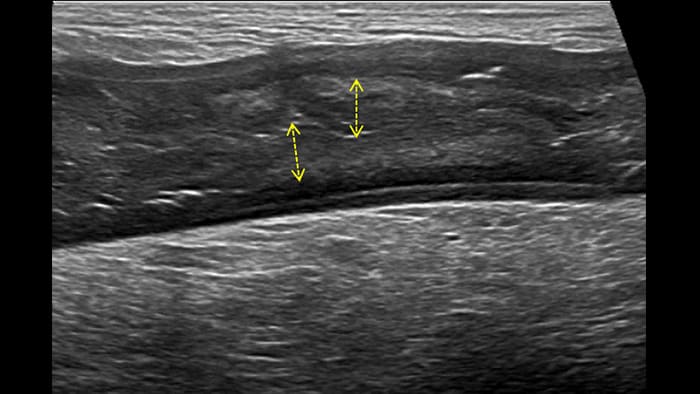
Severe acute form thick submucosal edema
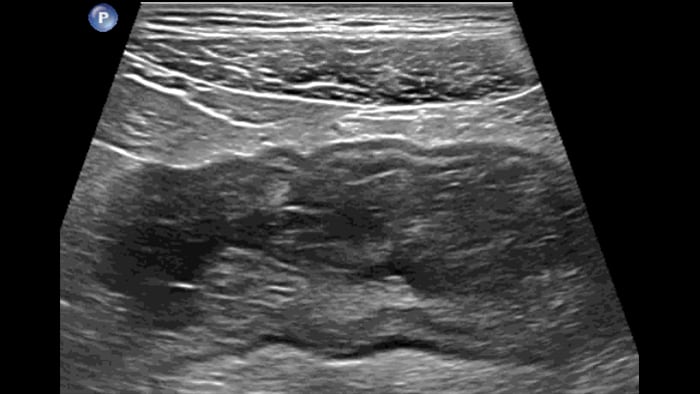
Late form pseudopolyps
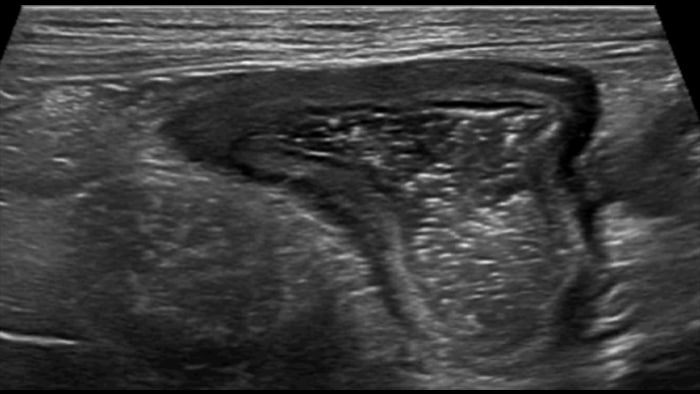
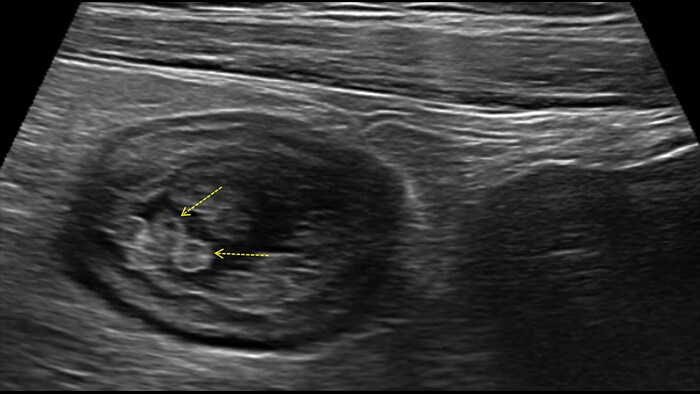
Ces images précises des lésions des couches pariétales forment la base de l’interprétation des changements induits par l’inflammation des parois intestinales et par conséquent de la différenciation entre la maladie de Crohn et la rectocolite hémorragique. L’exploration avec la technologie MFI (MicroFlow Imaging) constitue la deuxième étape. Il s’agit de reconnaître l’aspect de l’hypervascularisation induite par des épisodes inflammatoires actifs. La paroi intestinale normale semble comporter peu de microvaisseaux détectables, uniquement à l’interface de la muqueuse et de la sous-muqueuse, et dans le tissu adipeux mésentérique adjacent. Inversement, la paroi inflammatoire présente de nombreux microvaisseaux. La distinction entre les images d’artefacts de mouvement et les microvaisseaux circulants est alors un point essentiel nécessitant un ajustement parfait des paramètres de détection des micro-flux (voir les boucles, diapositive 8). La comparaison des 4 images suivantes de la maladie de Crohn met en évidence des différences claires qui devraient être interprétées comme étant représentatives des différents états inflammatoires. L’image 1 ne comporte aucun vaisseau visible, ce qui correspond probablement à une absence d’activité. L’image 2 présente quelques vaisseaux ; nous pouvons en conclure que cela correspond à une activité modérée. L’image 3 comporte un plus grand nombre de vaisseaux, signe probable d’une activité intense. L’image 4 présente encore plus de vaisseaux de type pulsatile, ce qui évoque probablement une activité très intense.
Chronic IBD: MFI
Small blood vessels
1) density and pulsatility
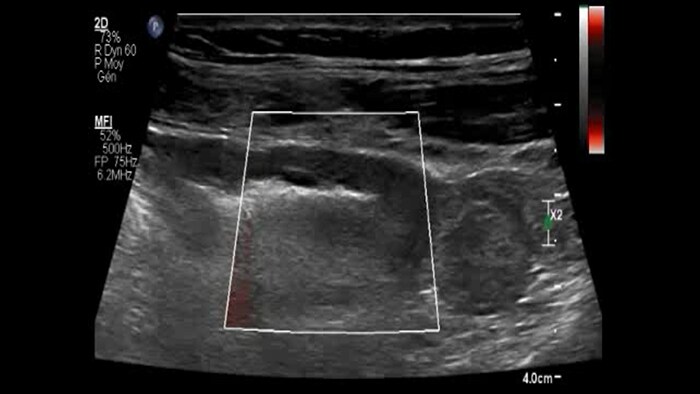
No vessel no activity ?
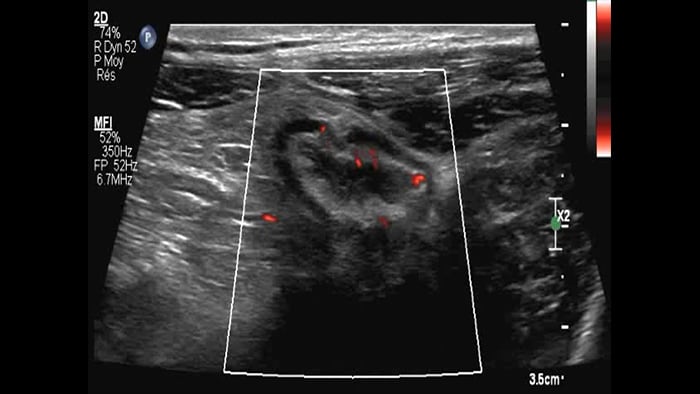
Few vessels moderate activity ?
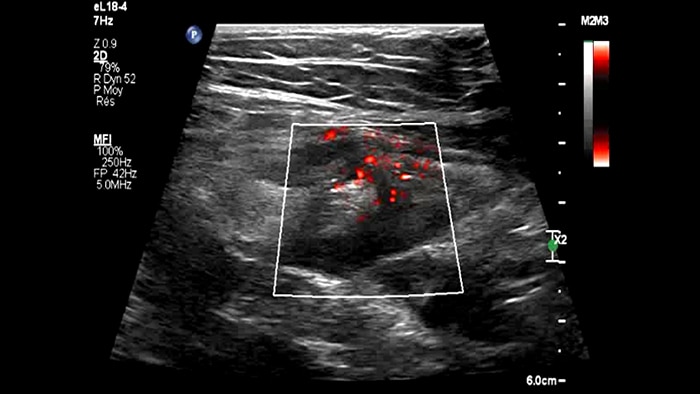
Numerous vessels severe activity ?
Les images sont absolument différentes selon l’état inflammatoire. C’est une question de densité, de pulsatilité, mais également de localisation des vaisseaux. C’est l’avantage de la superposition des images de micro-flux à celles des couches pariétales obtenues par échographie haute résolution. Sur les images suivantes, accompagnées des clichés d’IRM correspondants, il semble que dans le premier cas, à savoir une maladie de Crohn d’apparition récente, les vaisseaux soient localisés à la surface de la paroi intestinale, probablement au niveau de la muqueuse. En revanche, dans les autres cas de maladie plus avancée, ils sont également plus visibles à l’intérieur de la sous-muqueuse et dans le tissu adipeux adjacent.
Chronic IBD: MFI
Small blood vessels
2) main localization
Mucosa
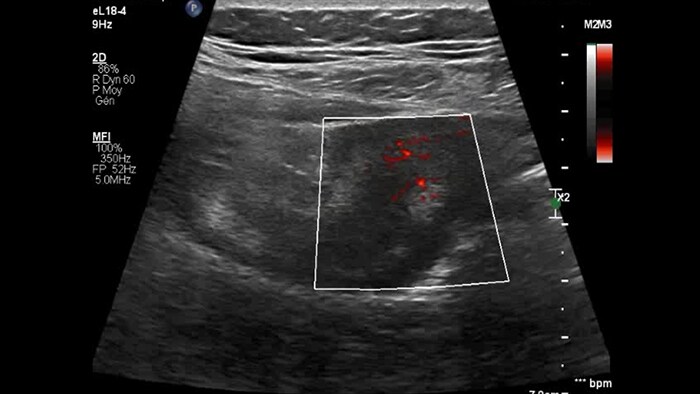
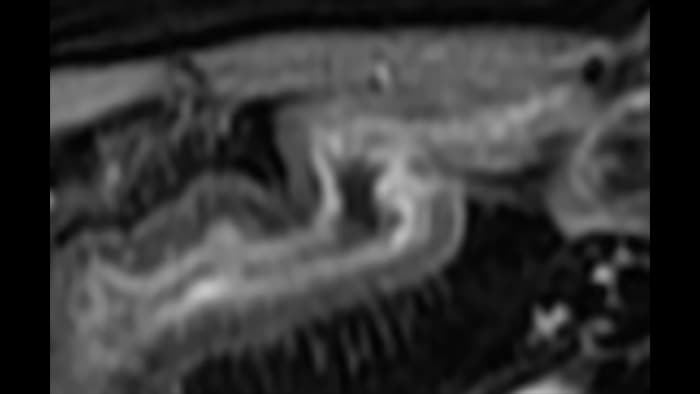
Submucosa
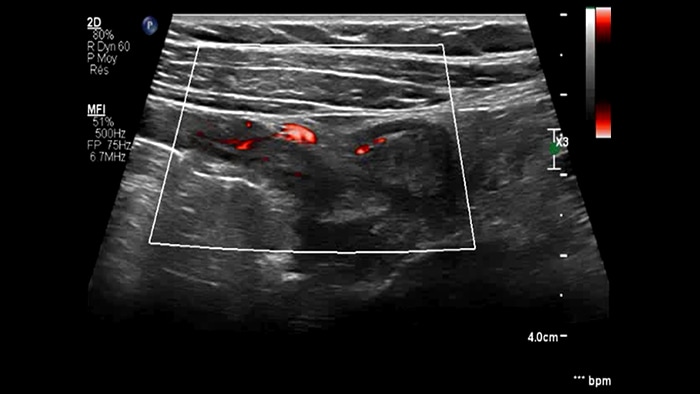
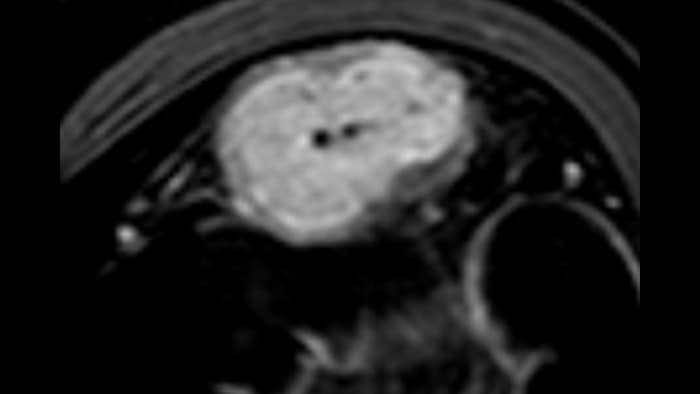
Adjacent fat
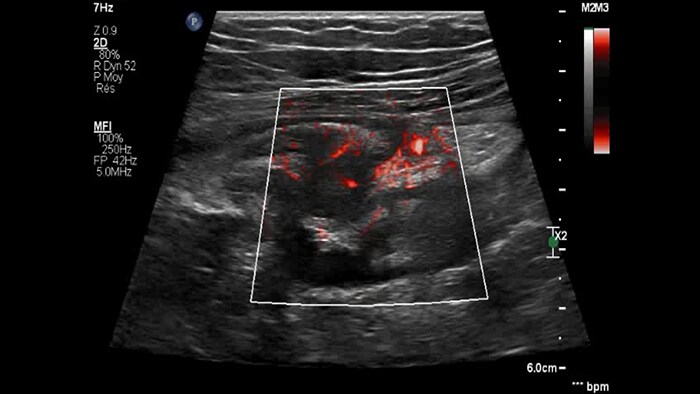

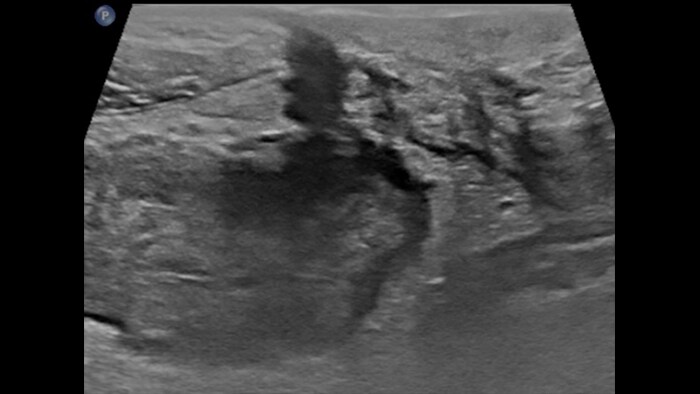
Dans cette forme tardive et probablement fibreuse de la maladie de Crohn, la sous-muqueuse comporte peu de microvaisseaux, tandis que l’ensemble de la paroi intestinale enflammée adjacente à la fistule présente une micro-vascularisation intense.
Chronic IBD: 2D + MFI
Bowel wall image background + flow imaging
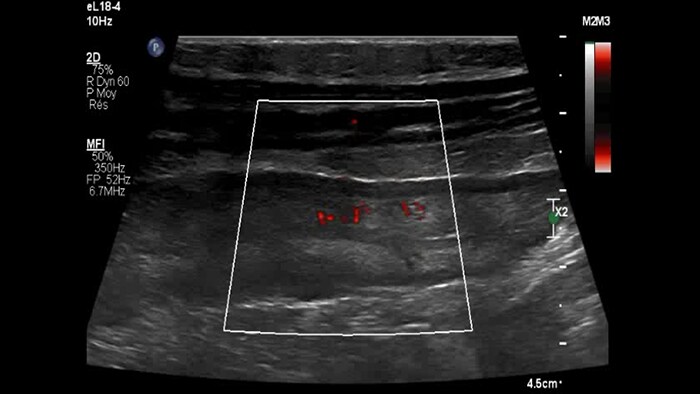
CD moderate inflammation
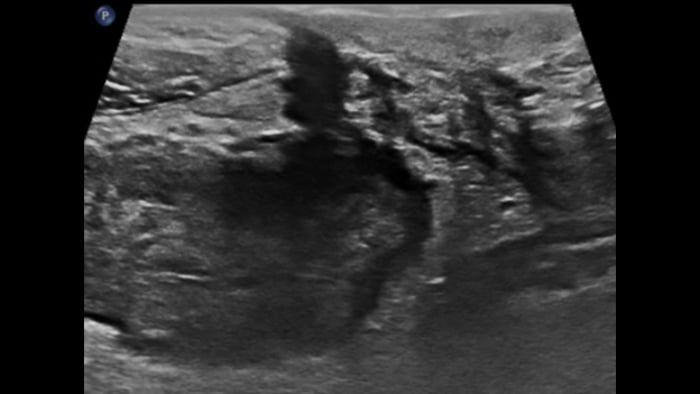
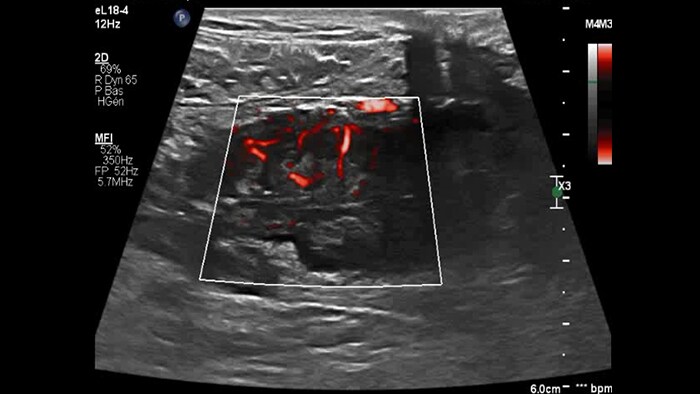
CD major inflammation
Dans le cas de la forme aiguë de la rectocolite hémorragique, la technologie MFI met en évidence un grand nombre de vaisseaux dans la paroi, mais également dans le tissu adipeux adjacent. Dans le cas des pseudopolypes, des vaisseaux peuvent parfois s’y développer.
Chronic IBD: 2D + MFI
Bowel wall image background + flow imaging
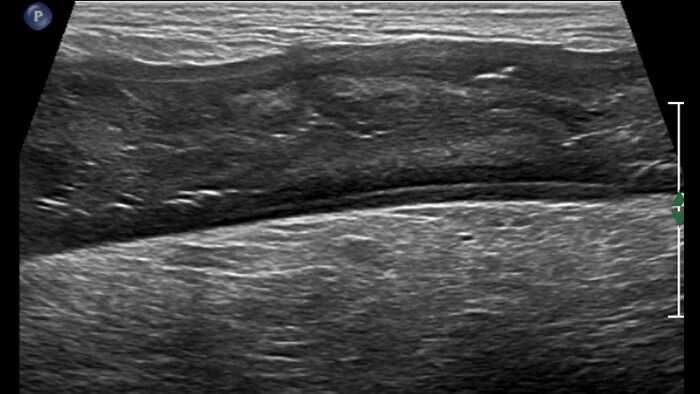
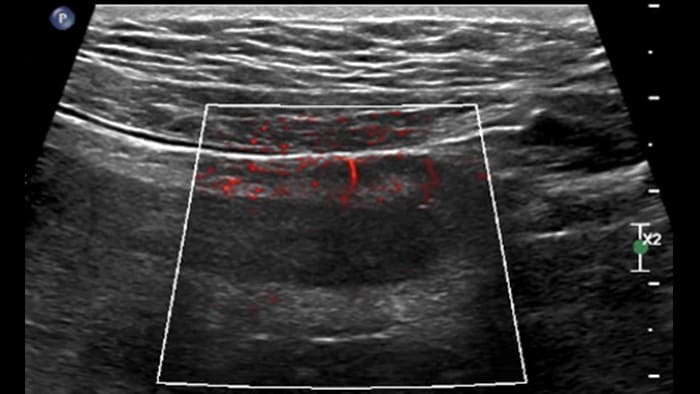
UC severe acute form
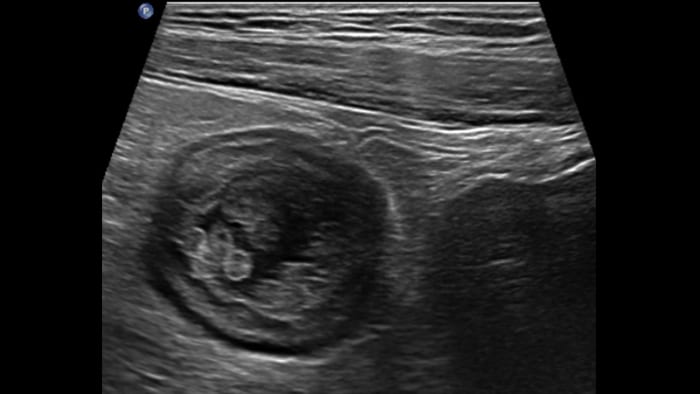
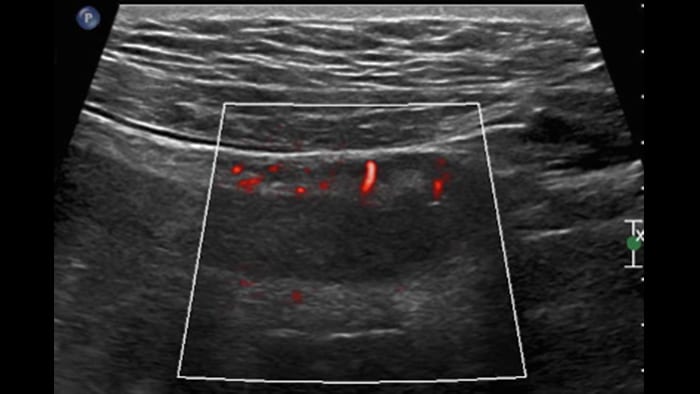
UC pseudo-polyps
Est-ce si simple ? Probablement pas car 2 questions importantes restent en suspens : Les paramètres d’acquisition MFI doivent donc être adaptés à la réduction des artefacts sans masquer le micro-flux des vaisseaux. Les deux images suivantes de la même paroi intestinale sont obtenues avec des paramètres différents en termes de sensibilité du micro-flux et de détection de la vélocité. Après ajustement des paramètres, la deuxième image permet apparemment d’effacer les artefacts de mouvement (petites taches) tout en laissant les microvaisseaux pariétaux (images linéaires) clairement visibles. Il semble que cet ajustement ne soit pas toujours facile à obtenir pour valider la signification des images de micro-circulation de flux, et donc la densité des microvaisseaux, qui constitue l’information principale pour détecter une inflammation aiguë.
MFI: settings and reading ?

MFI parameters

Micro-flow image” signification
La quantification de l’inflammation est le dernier point important, mais pas le moindre, car elle intéresse le gastro-entérologue pour le suivi des patients sous traitement. L’injection d’un produit de contraste permet d’obtenir une imagerie fonctionnelle. Elle rend également la quantification possible grâce aux courbes de rehaussement en fonction du temps, qui offrent différents paramètres mesurables (niveau de pic, temps au pic du bolus, index de perfusion, etc.). Cette technique a cependant des limites réelles : elle nécessite un protocole d’injection précis (débit et quantité du produit de contraste), il s’agit d’un examen à exposition unique (une fois le produit injecté, l’exploration d’autres segments de l’intestin est impossible), et elle ne permet pas de visualiser clairement les couches touchées par l’inflammation lorsqu’elles sont masquées par les microbulles. La technologie MFI revêt donc un grand intérêt! Elle préserve la visualisation des couches de la paroi intestinale, et permet d’obtenir certains paramètres Doppler, dont la signification doit toutefois être analysée et comprise, sans se limiter à un seul segment de la paroi intestinale.
IBD activity: quantification ?
MFI
Advantages
Questions
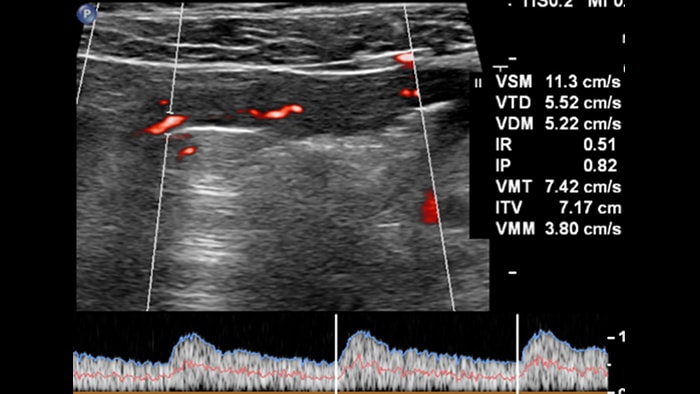
Enfin, pour utiliser la technologie MFI et définir l’activité inflammatoire de la paroi intestinale, il est nécessaire d’obtenir des images 2D optimales, d’appliquer un protocole adapté pour les paramètres de MFI afin d’assurer la reproductibilité des résultats, et d’obtenir des paramètres quantifiables. À l’avenir, pour démontrer l’intérêt de la technologie MFI dans la mesure de l’activité des maladies inflammatoires chroniques de l’intestin, il sera probablement nécessaire d’utiliser des paramètres d’imagerie protocolisés et peut-être un post-traitement des images destiné à déterminer la densité des microvaisseaux. En conclusion, cette première expérience d’exploration des maladies inflammatoires chroniques de l’intestin avec la sonde eL18-4 et la technologie MFI nous a semblé prometteuse. Bien que nous nous soyons appuyés sur la connaissance des symptômes cliniques et sur des images IRM dans la plupart des cas, nous n’avons pas recouru à une comparaison systématique avec les scores cliniques-biologiques et la pathologie de l’échantillon réséqué de l’intestin examiné. Pour valider les images des microvaisseaux, il convient toujours de mettre les images en corrélation avec les images IRM et les résultats liés à la pathologie. La comparaison systématique avec les scores inflammatoires de référence est également nécessaire pour évaluer l’intérêt de la technologie MFI à des fins de décision thérapeutique et de suivi.
